救急当直の夜。腹痛の患者さんを前にして、頭では分かっているのに、手が止まる瞬間があります。
「診察所見は強くない。バイタルも一見安定。
でも、このまま帰宅でいいのか……。」
「虫垂炎を見逃して穿孔させたら?」
「胃腸炎だと思って帰したら、実は憩室炎だったら?」
こうした迷いは、若手医師ほど強く感じます。
教科書の知識はある。鑑別も挙げられる。
それでも「緊急手術が必要な腹痛」と「経過観察可能な腹痛」の境界線が、臨床では曖昧に見えるからです。
結論から言うと、境界線をはっきりさせる最短ルートのひとつに「痛みの種類を見分けること」があります。
皆さん、こんにちは。あまが台ファミリークリニック院長の細田俊樹です。

私は医師歴25年、家庭医療専門医として地域医療の最前線で診療を続けてきました。
現在は臨床だけでなく、将来の開業を目指す医師や、総合診療能力を高めたい若手医師の指導にも力を入れています。
この記事では、腹痛診療の武器になる「内臓痛」と「体性痛」の見分け方を、ストーリーと実践フレームで整理します。
明日から当直で使える形に落とし込みます。
目次
なぜ「病名当て」より「痛みの種類」が先なのか
腹痛診療で最も大事なのは、病名を当てること以上に緊急度の評価です。
- 今すぐ外科コンサルトが必要か
- 今夜は入院で経過を見るべきか
- 帰宅可能だが、再診条件を強く設定すべきか
- 検査(CTなど)を急ぐべきか
ここが曖昧だと、診療の後に不安が残ります。逆に、緊急度が整理できると、診断名が未確定でも「安全な次の一手」が打てます。
そして緊急度を見抜く最大のヒントが、腹痛を内臓痛と体性痛に分けて考えることです。(※1)(※2)
まず押さえる結論:内臓痛は「始まり」、体性痛は「一線を超えた」サイン
内臓痛:臓器の伸展・収縮・虚血など。部位は曖昧。
体性痛:炎症が腹膜へ波及。部位が明瞭。腹膜刺激が出る。
この二つの違いを、身体所見で言語化できるようになると、迷いが減ります。ここから具体に入ります。
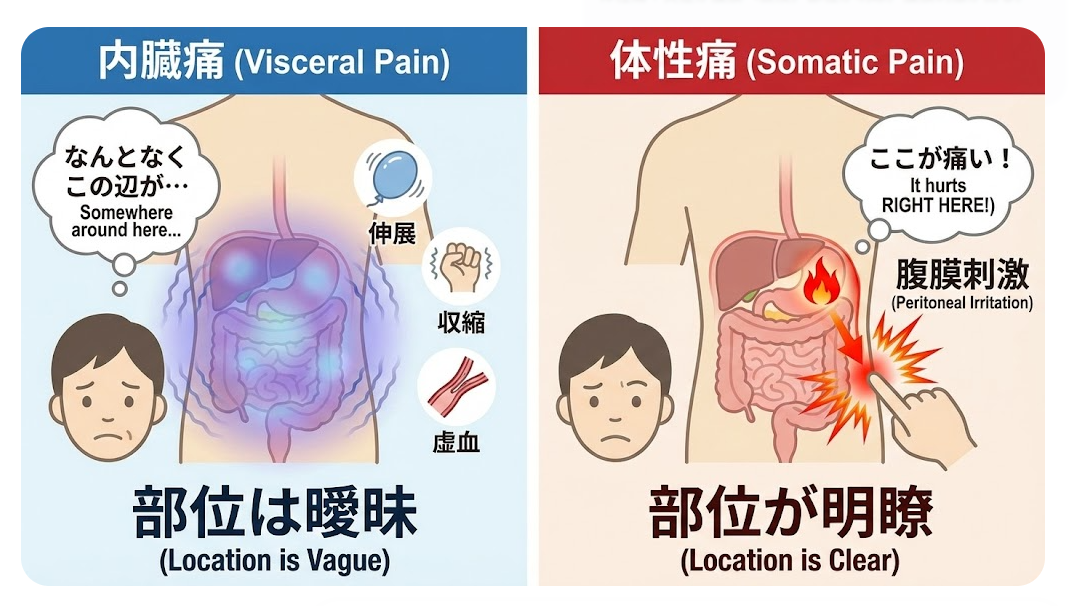
1. 内臓痛(Visceral Pain):病気の「始まり」を示す痛み
内臓痛は、胃や腸などの管腔臓器が急激に収縮・伸展したり、虚血になったりすると生じます。
自律神経(交感神経)を介して脳へ伝わるため、痛みの場所が曖昧になりやすいのが特徴です。(※1)
内臓痛の“見抜き方”チェック
- 痛い場所が曖昧:正中(みぞおち、へそ周囲、下腹部)にぼんやり。手のひら全体で示す。
- 痛みの質:重い、鈍い、絞られるような痛み。波があることも多い。
- 患者の様子:じっとできず体勢を変える。落ち着かない(Restless)。
- 随伴症状:悪心、冷汗、顔面蒼白など自律神経症状が目立つ。
この段階では、炎症が臓器そのものに限局していることが多く、「今すぐ腹膜炎」という状態ではないこともあります。
典型例:尿管結石の疝痛、発症早期の虫垂炎、腸閉塞の初期など。(※1)
2. 体性痛(Somatic Pain):炎症が腹膜に波及した痛み
体性痛は、炎症が臓器の壁を越えて壁側腹膜や腸間膜、横隔膜などへ波及した時に生じます。脊髄神経(体性神経)を介して伝わるため、痛みが鋭く、場所も明確になります。(※1)
体性痛の“見抜き方”チェック
- 痛い場所が明瞭:指一本で「ここ」と示せる(Point tenderness)。
- 痛みの質:刺すような鋭い痛み。持続的になりやすい。
- 患者の様子:動くと響くので固まる(Still)。膝を曲げて動かない。
- 腹膜刺激:咳や振動で増悪。打診痛、反跳痛、筋性防御などが出やすい。
体性痛が前景に出た時点で、臨床の緊急度は一段上がります。外科的介入、入院管理、緊急画像評価を考えるラインに入ります。(※2)
ストーリーで理解する:痛みの「移動」を見逃さない
若手医師が最も救われるポイントは、ここです。
内臓痛から体性痛へ変わる瞬間を捉えると、診療が急に整理できるようになります。
急性虫垂炎の典型パターン
- 初期:虫垂の内圧上昇による内臓痛。「みぞおち、へそ周りが重い」。悪心を伴うこともある。腹部は柔らかいことが多い。
- 進行:炎症が壁全層へ及び腹膜を刺激。右下腹部の体性痛へ。「歩くと響く」「指一本で示せる」「動けない」。
当直でよくあるのは、この言葉です。
「最初は胃のあたりが痛かったんですけど、今は右下が痛くて動けません。」
この一文は、内臓痛から体性痛への移行を示し、腹膜炎へ進行している可能性を示唆します。
「胃腸炎」で片付けてはいけないサインです。
CTを撮れば分かる?
ここで、こう考える方もいます。
「今はCTがあるのだから、すぐ撮ればいいのでは?」
結論として、CTは強力です。ただし、臨床では次の問題があります。
- 発症早期ではCT所見が乏しいことがある(虫垂炎・憩室炎など)
- 被曝や造影、施設環境の制約で“今すぐ”撮れない場面がある
- 画像所見が軽微でも、体性痛の所見が強い症例がある
だからこそ重要なのは、「画像に頼るかどうか」ではなく、画像がなくても緊急度を評価できる軸を持つことです。
「画像は軽微だが体性痛がある」なら、入院・外科相談・再診条件強化へ寄せる。
「体性痛所見が乏しい」なら、帰宅も選択肢になるが、再診条件と説明を強くする。
この判断ができると、診療の後に不安が残りにくくなります。(※2)
明日から使える“2つだけ”フレーム
腹痛診療の肝は、実はこの2点でかなり整理できます。
- 患者さんが痛む場所を「手のひら」で示しているか、「指一本」で示しているか。
- 患者さんが「動き回っている」か、「じっと固まっている」か。
この2点を意識すると、問診と身体所見が一直線につながり、緊急度判断の迷いが減ります。
そして現実:迷いが残るのは、あなたの能力不足ではない
腹痛で迷うのは、能力不足ではありません。
多くの場合、「軸」を身につけるための訓練が足りないだけです。
救急や当直では、短時間で判断し、説明し、次の一手を決めなければいけません。
その緊張感の中で、身体所見を根拠に判断できるようになるには、場数と振り返りが必要です。
そして開業を考える先生ほど、ここが重要になります。
- 検査機器が限られる環境で判断する場面が増える
- 紹介の線引きが、そのまま医療安全と評判に直結する
- 患者説明が、信頼と再診率を左右する
「今のままでもやれる」ではなく、「自信を持ってやれる」状態を作っておくことが、開業後の安心感につながります。

将来の開業・スキルアップを目指す医師の方へ
「診断推論」だけではなく、
現場で本当に困る場面(腹痛、皮膚、生活習慣病、小児)を、
実践の中で整理していくトレーニングを行っています。
あまが台ファミリークリニックで、
医師としての軸を作り、次のステージへ進みませんか?
「ガイドラインをどう外来に落とし込むか」という視点で、日々の診療を考えておられることと思います。
しかし実は、こうした質の高い血圧管理や外来診療は、医師一人の努力だけでは決して成り立ちません。
家庭血圧の定着、減塩指導、フレイル評価、行動変容の支援──
- 看護師
- 管理栄養士
- 医療事務スタッフ
こうした多職種との強固な連携体制があってこそ、外来は安定して回ります。
そしてその体制は、偶然できたものではなく、
院長の「採用」と「組織づくり」の設計によって作られています。
私が若手医師の先生方に本当に伝えたいのは、
「ガイドラインの先」にあるこの外来が回り続ける仕組みそのものです。
その具体的な考え方や実践を、LINE限定でお伝えしています。
参考文献
- ※1 Feldman M, et al. Sleisenger and Fordtran’s Gastrointestinal and Liver Disease. 11th ed. Elsevier, 2020.
- ※2 日本腹部救急医学会(編). 腹部救急診療ガイドライン2015. 医学書院, 2015.



