外来で糖尿病の患者さんを前にしたとき、「次の一手が決まらない」「インスリンの話を出すのが怖い」と足踏みしてしまった経験はありませんか。
病棟管理とは異なる外来ならではの難しさに、戸惑いを感じている先生は少なくありません。
皆さん、こんにちは。あまが台ファミリークリニック院長の細田です。

私は医師歴25年、家庭医療専門医として地域医療の最前線に立ち、日本糖尿病学会正会員として年間約5,000人の生活習慣病ケアをさせていただいています。
当院には、若手医師の先生方も多く学びにいらっしゃいますが、やはり糖尿病の薬剤選択やインスリン導入には強い心理的ハードルを感じているようです。

今回は、私が25年の経験の中でたどり着いた「若手医師のための糖尿病外来の考え方」についてお話しします。
目次
1. なぜ糖尿病外来は「よくわからない」のか
若手医師の先生が糖尿病外来を苦手に感じる最大の理由は、選択肢が多すぎることにあるのではないでしょうか。
かつてはメトホルミン、SU薬、インスリン(超速効型、混合型)、αグルコシダーゼ阻害薬が主流でしたが、現在はDPP-4阻害薬、SGLT2阻害薬、GLP-1受容体作動薬など、ターゲットにすべき病態が多岐にわたります。
まずは「教科書を全て覚える」のではなく、「患者さんの病態パターン」に当てはめることから始めましょう。
2. 薬剤選択の「勝ちパターン」を作る
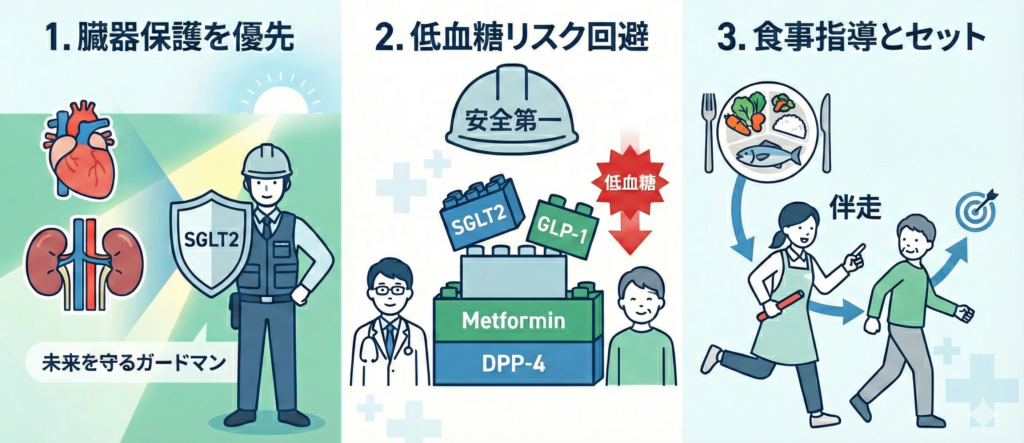
当院では、以下の3つの視点を優先順位として処方を組み立てています。
- 臓器保護を優先する: 特に心不全や腎機能低下のリスクがある場合は、SGLT2阻害薬を検討します。これは血糖値を下げるだけでなく、患者さんの未来を守る「ガードマン」としての役割を重視しているからです。
- 低血糖リスクを回避する: 外来診療では「安全」が第一です。
メトホルミン、DPP-4阻害薬(あるいは合剤)をベースに、体重や合併症に合わせてSGLT2阻害薬やGLP-1受容体作動薬を組み合わせることで、低血糖を避けながら効果的に数値を改善させることが可能です。 - 食事指導とセットで考える: 薬剤だけで解決しようとせず、管理栄養士の力を借りることが重要です。当院では2026年4月から5名の管理栄養士体制となり、食事療法の伴走を行っています。
3. インスリン導入は「敗北」ではなく「膵臓の休息」
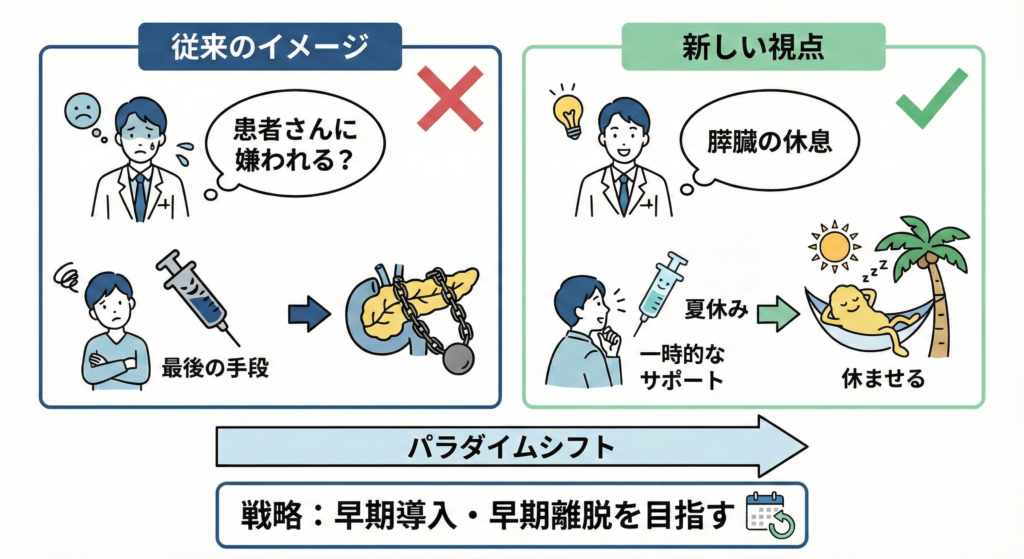
「インスリンを勧めると患者さんに嫌われるのでは」という不安は、多くの若手医師が持っています。しかし、インスリンは決して最後の手段ではありません。
私は患者さんに、「インスリンは一生使い続けるものではなく、疲れた膵臓を一時的に休ませるための『夏休み』のようなものです」と説明します。
この一言で、心理的ハードルが劇的に下がるケースが多いのです。
早期導入・早期離脱を目指す戦略こそ、家庭医療におけるインスリン治療の醍醐味です。
4. 専門医に送るタイミングがわからない
「自分でどこまで診ていいのか不安」という声もよく聞きます。
確かに、高度な合併症がある場合や、コントロールが極めて困難な場合は専門医の力が必要です。
しかし、患者さんは「馴染みの先生に診てほしい」と願っていることも事実です。
私たちは家庭医療専門医として、疾患を診るだけでなく、患者さんの生活背景や価値観を診ることを得意としています。
まずは「生活のパートナー」として寄り添い、その上でガイドラインに基づいた適切なタイミングで連携を行う。
そのバランス感覚こそが、地域医療を支える医師に必要なスキルです。
5. まとめ:共に学び、地域を支える仲間へ
糖尿病診療は、一度コツを掴めば患者さんの人生に最も深く貢献できる分野の一つです。若手医師の先生方が自信を持って診察室に立てるよう、当院ではこれまでの知見を惜しみなく共有しています。
「もっと具体的な処方のコツを知りたい」「チームで取り組む糖尿病治療を体験したい」という先生は、ぜひ一度当院へ見学にいらしてください。25年の経験から得たエッセンスをお伝えします。

若手医師の先生へ:地域医療の楽しさを一緒に体感しませんか?
糖尿病マネジメントから家庭医療の極意まで、実践的なスキルを習得できる環境を整えています。
「外来診療の幅を広げたい」「医師としてのキャリアを相談したい」という先生の見学を歓迎します。千葉市、茂原市、一宮町からアクセス良好な当院で、あなたの熱意を活かしてください。
「ガイドラインをどう外来に落とし込むか」という視点で、日々の診療を考えておられることと思います。
しかし実は、こうした質の高い血圧管理や外来診療は、医師一人の努力だけでは決して成り立ちません。
家庭血圧の定着、減塩指導、フレイル評価、行動変容の支援──
- 看護師
- 管理栄養士
- 医療事務スタッフ
こうした多職種との強固な連携体制があってこそ、外来は安定して回ります。
そしてその体制は、偶然できたものではなく、
院長の「採用」と「組織づくり」の設計によって作られています。
私が若手医師の先生方に本当に伝えたいのは、
「ガイドラインの先」にあるこの外来が回り続ける仕組みそのものです。
その具体的な考え方や実践を、LINE限定でお伝えしています。



