HbA1c 12%を超えて、血糖値も360以上、こんな患者さんが来たら皆さんはどう対応されますか。
外来診療において、HbA1cが12%を超え、高血糖患者を目の前にした際、最新の経口薬を選択したくなるかもしれません。
しかし、病態生理に基づいた適切な判断ができなければ、患者をさらなるリスクに晒すことになります。
今回はこういった重症高血糖患者さんをどのように診療したらよいかという部分についてブログで説明したいと思います。

皆さん、こんにちは。あまが台ファミリークリニック院長の細田です。
私は医師歴25年、家庭医療専門医として地域医療に携わりながら、日本糖尿病学会正会員として年間約5,000人の生活習慣病ケアを行っています。
今回は、若手医師の先生方が迷いやすい重症高血糖時の初期対応について、医学的根拠に基づいた私の考えを共有します。
なお今回は、前提として、意識障害や、体のだるさといった全身状態が悪化しているサインがない患者さんを診察する場合だと想定します。
つまりケトアシドーシスではない患者さんに対して、薬をどう使っていくか?という視点で読んでいただければと思います。
目次
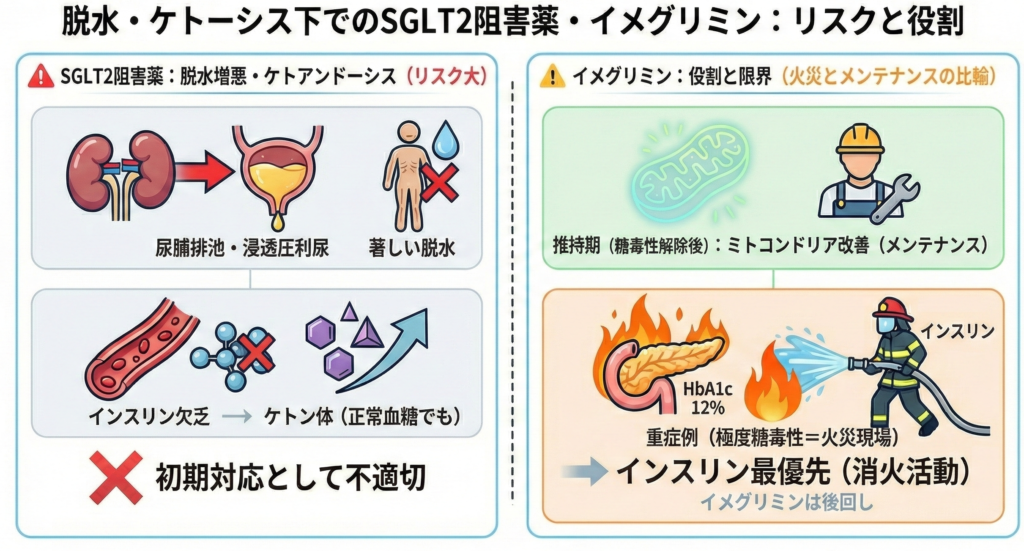
1. 脱水・ケトーシス下でのSGLT2阻害薬およびイメグリミンのリスク
以前当院で研修している先生とやりとりしていたのですが、その先生は初回から SGLT2阻害剤を処方しようとしていました。
しかしながら、重症例において、安易にSGLT2阻害薬やイメグリミンを選択することは避けるべきです。その理由を病態生理の視点から整理します。
SGLT2阻害薬による脱水の増悪とケトアシドーシス
SGLT2阻害薬は尿糖排泄に伴う浸透圧利尿を促進するため、既に脱水がある症例では病態を著しく悪化させます。
また、インスリン欠乏状態が疑われる重症例では、血糖値がそれほど高くないにもかかわらずケトアシドーシスを誘発する「正常血糖ケトアシドーシス」のリスクがあり、初期対応としては不適切です。
イメグリミンの役割と限界
イメグリミンはミトコンドリアの形態改善やインスリン顆粒の質的維持に寄与する優れた薬剤ですが、その主戦場は維持期や糖毒性が一定程度解除された後の病態にあります。
HbA1c 12%という極度の糖毒性下では、火災現場での消火活動にあたるインスリン導入を最優先すべきであり、工場のメンテナンスにあたるイメグリミンは後回しにするのが臨床的に妥当です。
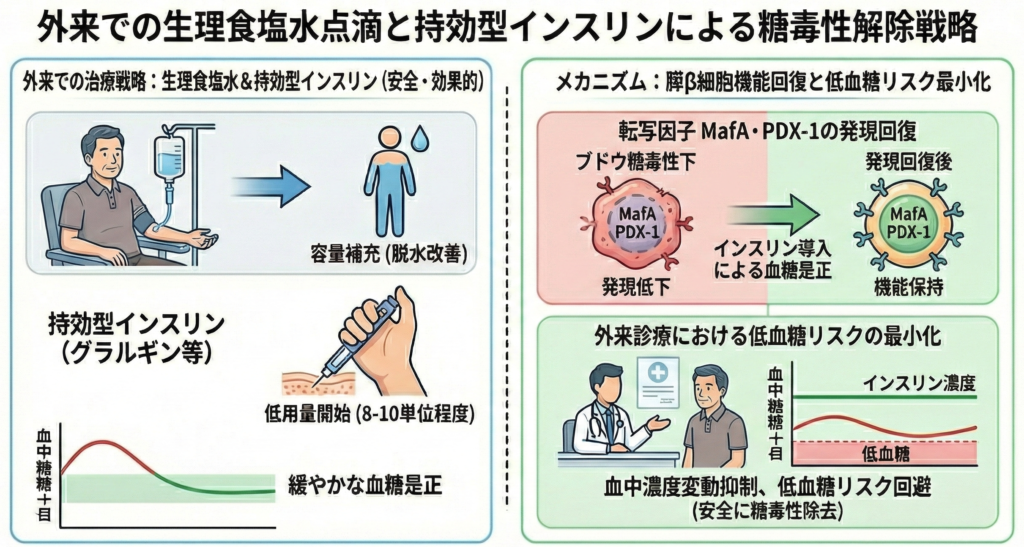
2. 生理食塩水点滴と持効型インスリンによる糖毒性解除戦略
脱水とケトーシスを伴う症例に対しては、生理食塩水による容量補充を行いながら、持効型インスリン(グラルギン等)を低用量(8から10単位程度)から開始する手法が、外来ベースでも極めて安全かつ効果的です。
転写因子 MafA・PDX-1の発現回復
慢性的な高血糖(ブドウ糖毒性)に曝された状態では、インスリン転写因子である MafA や PDX-1、さらにインクレチン受容体の発現が著明に低下していることが最新の研究で解明されています。
速やかにインスリンを導入して血糖値を是正することで、これらの因子が回復し、膵ベータ細胞の機能が保持されます。
外来診療における低血糖リスクの最小化
若手医師にとって外来でのインスリン導入における最大の懸念は低血糖ですが、持効型インスリンを少量から開始する戦略は、血中濃度の急激な変動を抑え、安全に糖毒性を削り取ることを可能にします。
これは家庭医療の現場で専門性を発揮するための重要なスキルです。
3. インスリン導入は早期離脱を見据えたポジティブな一歩
「一度始めたら一生」という固定観念は、患者だけでなく医師側にも存在します。
しかし、早期のインスリン導入によって糖毒性を解除すれば、内因性インスリン分泌能が回復し、経口薬への切り替え(インスリン離脱)が十分に可能です。
その判定にはグルカゴン負荷試験や食後Cペプチドインデックスが有用な指標となります。
4. まとめ:病態生理を読み解く家庭医療の醍醐味
- 重症高血糖症例では、まず消火活動(インスリンによる糖毒性解除)を最優先する。
- SGLT2阻害薬やイメグリミンは、鎮火後の土壌整備期に真価を発揮する薬剤と位置づける。
- 早期インスリン導入は膵ベータ細胞を救い、将来的な薬物療法の選択肢を広げるための積極的な治療である。
当院では、こうした病態生理に基づいたロジカルな診療を重視しています。専門医の知識を地域医療の現場でいかに最適化するか、そのプロセスに興味がある先生は、ぜひ一度お話ししましょう。
若手医師の先生へ:専門性を活かした地域医療を体験しませんか?
糖尿病マネジメントの真髄から、多職種連携によるチーム医療まで、実践的な学びの場を提供します。
臨床の疑問を共に解決し、医師としてのキャリアを深めたい先生の見学を歓迎いたします。茂原市エリアからアクセスの良い当院で、あなたの情熱を形にしてください。
「ガイドラインをどう外来に落とし込むか」という視点で、日々の診療を考えておられることと思います。
しかし実は、こうした質の高い血圧管理や外来診療は、医師一人の努力だけでは決して成り立ちません。
家庭血圧の定着、減塩指導、フレイル評価、行動変容の支援──
- 看護師
- 管理栄養士
- 医療事務スタッフ
こうした多職種との強固な連携体制があってこそ、外来は安定して回ります。
そしてその体制は、偶然できたものではなく、
院長の「採用」と「組織づくり」の設計によって作られています。
私が若手医師の先生方に本当に伝えたいのは、
「ガイドラインの先」にあるこの外来が回り続ける仕組みそのものです。
その具体的な考え方や実践を、LINE限定でお伝えしています。
参考文献
- 金藤 秀明. 膵ベータ細胞ブドウ糖毒性の解明と治療への応用. 糖尿病 69(1): 1-5, 2026.
- Matsuoka T, et al. Preserving MafA expression in diabetic islet beta-cells improves glycemic control in vivo. J Biol Chem 290: 7647-7657, 2015.
- Kimura T, et al. Protective effects of SGLT2 inhibitor luseogliflozin on pancreatic beta-cells in obese diabetic db/db mice: The earlier and longer, the better. Diabetes Obes Metab 20: 2442-2457, 2018.
- Iwamoto Y, et al. Glucagon test is a useful predictor of withdrawal from insulin therapy in subjects with type 2 diabetes mellitus. Front Endocrinol 13: 871660, 2022.